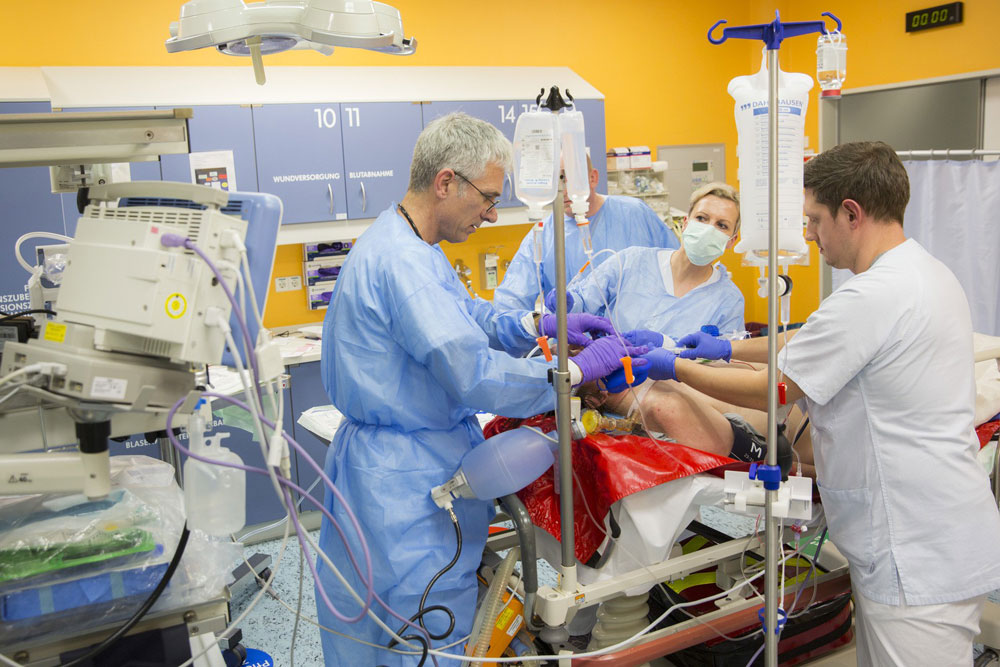
Ärzte der Zentralen Notfallaufnahme (ZNA) des UKL und anderer Fachbereiche haben in einer Studie erstmalig die Versorgung von nicht-traumatologischen lebensbedrohlich erkrankten Patienten im Schockraum einer universitären deutschen Notaufnahme systematisch untersucht. Sie fanden heraus, dass auch bei dieser Patientengruppe ein standardisiertes Vorgehen erarbeitet werden muss. Bisher richtete sich der Fokus beim so genannten Schockraum-Management auf die Versorgung von Traumapatienten.
Das Autorenteam um PD Dr. Michael Bernhard, Leitender Oberarzt in der ZNA, veröffentlichte die Ergebnisse der „OBSERvE“ genannten Studie nun in der internationalen Fachzeitschrift „European Journal of Emergency Medicine“. Prof. André Gries, Leiter der ZNA, schildert die Grundidee: „Für schwer verletzte Patienten bestehen seit Jahren standardisierte Abläufe für die Erstbehandlung und Diagnose nach Aufnahme in der Notaufnahme beziehungsweise im Schockraum. Die Anamnese weist oft auf das mögliche Verletzungsmuster hin, Diagnostik und Erstversorgung können im Wesentlichen zunächst immer einheitlich und standardisiert ablaufen. So konnte hier die Prognose, also die Überlebenswahrscheinlichkeit des einzelnen Patienten, signifikant verbessert werden. Für Menschen jedoch“, fügt er hinzu, „die zum Beispiel mit einer Sepsis vom Rettungs- und Notarztdienst gebracht werden, mit schwerer Atemnot, Vergiftungserscheinungen oder Bewusstlosigkeit gibt es im Moment keine klar formulierten standardisierten Vorgehensweisen. Diese Patientengruppe wollten wir genauer untersuchen, um daraus Empfehlungen abzuleiten.“ Der Anteil nicht-traumatologischer Patienten an der Gesamtmenge lebensbedrohlich gefährdeter Patienten, die in den Schockräumen der ZNA behandelt werden müssten, mache nämlich über 50 Prozent aus, erklärt Gries.
Bei gleichen Symptomen breites Spektrum an Ursachen
Innerhalb des Untersuchungszeitraumes von zwölf Monaten wurden 532 Patienten erfasst, davon 112 nach oder unter Reanimation. Darunter fanden sich beispielsweise Menschen, die an einer chronischen Lungenkrankheit litten oder ein Lungenödem, also Flüssigkeit in der Lunge, aufwiesen. Bei anderen mussten Darmblutungen, ein akutes Nierenversagen oder Elektrolytstörungen diagnostiziert werden. „Bei gleichen Symptomen“, so Prof. Gries, „ist das Spektrum an möglichen Ursachen für den kritischen Zustand breitgefächerter und oft schwieriger zu diagnostizieren als beim Trauma.“
Untersucht wurde, warum diese Patienten in den Schockraum aufgenommen wurden, welche Maßnahmen notwendig wurden und wie es mit der Behandlung der kritisch Kranken weiterging. Eventuell auftretende Probleme bei der Versorgung wurden ebenfalls erfasst.
Im Kern konnten die Mediziner feststellen, dass neben den notfallmedizinischen Maßnahmen wie Beatmung, Katheter legen oder Kreislaufunterstützung das gesamte Spektrum lebensrettender Maßnahmen wie EKG, Ultraschall, aber auch Thoraxdrainagen zum Einsatz kamen – gepaart mit Röntgen- und Labordiagnostik. In zahlreichen Fällen war eine CT-Untersuchung des Kopfes oder anderer Körperbereiche notwendig gewesen.
Die durchschnittliche Schockraumzeit betrug 30 bis 45 Minuten, das ist die Zeit zwischen Übernahme des Patienten vom Rettungsdienst im Schockraum der ZNA und der Übergabe zur weiterführenden Intervention (zum Beispiel Herzkatheterlabor, Radiologie, Schlaganfalleinheit, Endoskopie beziehungsweise OP) oder an die weiterbehandelnde Intensivstation. Mussten die Betroffenen wiederbelebt werden, verlängerte sich dieser Zeitraum.
Nachfolgestudie in Arbeit
Gries bezeichnet die erhobenen Daten als besonders wertvoll. Sie könnten dazu führen, dass die Versorgung dieser Patienten in Zukunft auch an anderen Einrichtungen besser strukturiert und standardisiert abläuft und so auch hier die Prognose verbessert werden kann. “Solch eine systematische Untersuchung dieser Patientengruppe gab es bisher noch nicht in Deutschland”, erklärt der ZNA-Leiter. Klar sei aber auch, dass es sich hierbei nur um eine monozentrische Untersuchung handele: „Es braucht den Vergleich mit anderen. Daher ist eine so genannte multizentrische Folgestudie bereits in Arbeit. Mehr als zehn Notaufnahmen haben bereits ihre Teilnahmebereitschaft erklärt. Die Erkenntnisse dieser und folgender Untersuchungen werden die Versorgung nicht-traumatologischer kritisch kranker Patienten weiter verbessern“, sagt Prof. Gries.





Keine Kommentare bisher